
Die Behandlung von
Hämophilie
Für die Behandlung der Blutungsstörung Hämophilie gibt es unterschiedliche Therapieansätze. Welche Therapie am besten zu dir passt, kannst du hier herausfinden.
Hämophilie ist bisher nicht heilbar, aber medikamentös gut kontrollierbar
Hämophilie ist eine genetisch bedingte Erkrankung, die lebenslang besteht. Das heißt, es gibt bisher keine dauerhafte Heilung der Hämophilie. Vielmehr ist in den meisten Fällen eine lebenslange Behandlung dieser Blutungsstörung mit Medikamenten notwendig. Grundsätzlich unterscheidet man die „On-demand-“ und die prophylaktische Behandlung. Bei der „On-demand“-Behandlung wird das Medikament nur bei Bedarf eingesetzt – zum Beispiel, um eine akute Blutung zu stillen oder vor einer Operation. Bei der prophylaktischen Behandlung wird das Medikament dagegen dauerhaft gegeben, um Blutungen vorzubeugen.
Wann ist eine Prophylaxe sinnvoll?
Ob eine Prophylaxe sinnvoll ist, hängt von verschiedenen Faktoren wie Schwere und Verlauf der Erkrankung, Alter oder Lebensweise ab. Grundsätzlich sollte die Behandlung von Hämophilie in einem darauf spezialisierten Zentrum erfolgen. Dort kann eine auf die individuelle Situation zugeschnittene Therapie festgelegt und bei Bedarf angepasst werden.
Die prophylaktische Hämophilie-Therapie bietet den Vorteil, dass sie die Gerinnungsfähigkeit des Bluts dauerhaft verbessert. Dadurch lassen sich Blutungen und die möglicherweise daraus resultierenden Folgeschäden an Gelenken vorbeugen. Sie kann auch helfen, Schmerzen zu reduzieren und die Lebensqualität zu verbessern. Es gibt unterschiedliche Therapieansätze zur prophylaktischen Behandlung der Hämophilie. Die wichtigsten stellen wir dir im Folgenden kurz vor.
Neue Behandlungsmöglichkeiten für die Blutungsstörung Hämophilie
Während bei der Standard-Therapie der fehlende Gerinnungsfaktor durch ein Faktorpräparat ersetzt wird, beruhen neuere Therapieansätze auf einem tieferen Verständnis der Gerinnungsabläufe. Bei diesen Medikamenten steht neben der Wirkweise auch die einfache Anwendung im Fokus: Subkutan verabreichte Injektionen oder Fertigpens machen das Spritzen in die Vene überflüssig, stattdessen wird das Präparat in das Fettgewebe direkt unter der Haut gespritzt. Einfache Anwendung und dank längerer Wirkdauer vor allem seltenere Injektionen: Im Ergebnis können Hämophilie-Betroffene ihr Leben so unabhängig gestalten wie nie zuvor.
Hämophilie und die Antikörper-Therapie
Die Antikörper-Therapie zielt darauf ab, Blutungen vorzubeugen. Es gibt aktuell mehrere Antikörper, die zur Therapie der Hämophilie zugelassen sind. Sie verfolgen unterschiedliche Behandlungsansätze. Daher ist auch nicht jedes Medikament für jede Person geeignet.
Injiziert wird in der Regel subkutan: am Unterbauch oder vorne auf dem Oberschenkel. Die Wirkdauer beträgt je nach Produkt mehrere Tage bis Wochen. Außerdem kann es sein, dass die Wirkung langsamer abnimmt als bei der Standard-Therapie mit Faktorpräparaten. Das hat zum Beispiel den Vorteil, dass körperlich belastende Aktivitäten nicht mehr mit den Injektionszeiten abgestimmt werden müssen. Gelagert werden die Präparate in der Regel im Kühlschrank. Vorbereitung, Injektion und Dokumentation sind einfach und schon bald genauso Routine wie der ärztliche Kontrolltermin alle drei bis sechs Monate.
Hämophilie-Therapie durch Rebalancing
Rebalancing ist ein neuer Therapieansatz mit Antikörpern: Statt den fehlenden Gerinnungsfaktor zu ersetzen, werden gerinnungshemmende Faktoren blockiert. Dadurch wird das hämostatische Gleichgewicht, das die Blutgerinnung regelt, wieder hergestellt. Daher spricht man auch von Rebalancing. Die Therapie funktioniert sowohl bei schwerer Hämophilie A und Hämophilie B.
Gerinnungskaskade im Gleichgewicht: wichtig für die Blutungsstillung
Die Blutungsstillung, auch Hämostase genannt, ist lebenswichtig und umfasst alle natürlichen Prozesse, die bei Verletzungen von Blutgefäßen die Blutung stoppen.
Hierbei bilden spezielle gerinnungshemmende und gerinnungsfördernde Proteine ein Gleichgewicht (siehe Abbildung). Dieses Gleichgewicht sorgt für eine intakte und kontrollierte Blutungsstillung.
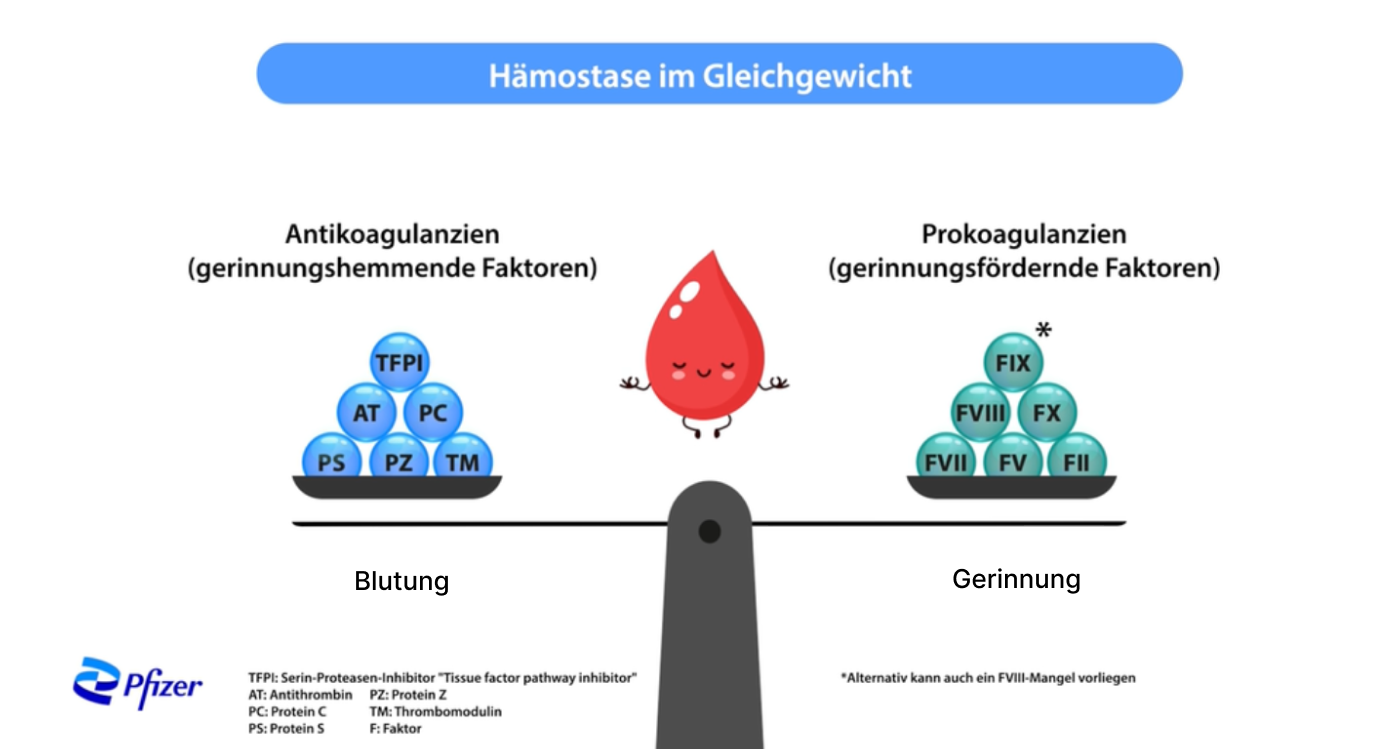
Bei schwerer Hämophilie A oder B fehlt immer ein bestimmtes gerinnungsförderndes Protein (ein Faktor). Das daraus entstehende Ungleichgewicht stört dann die Blutungsstillung.
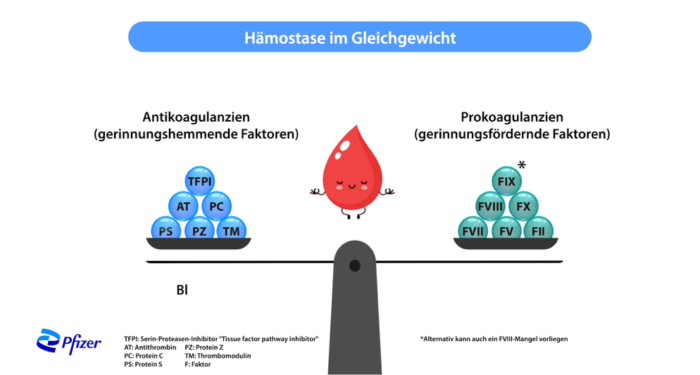
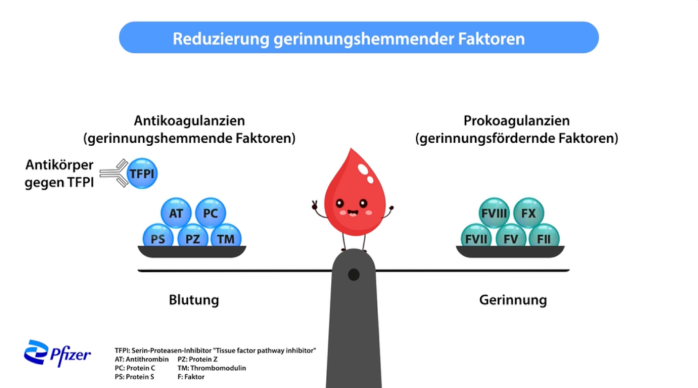
Anti-TFPI und Rebalancing
Mit dem Rebalancing (englisch: Wiederausgleich) wird dieses Gleichgewicht zwischen den Faktoren wiederhergestellt. Der Wirkmechanismus beim Rebalancing beruht auf dem Einsatz eines Antikörpers. Dieser Antikörper „stört“ die Funktion des gerinnungshemmenden Proteins TFPI* und macht es so unwirksam: Dadurch wird das Gleichgewicht (und die Blutungsstillung) wiederhergestellt. Man spricht daher in diesem Zusammenhang auch von einer Anti-TFPI-Therapie.
*engl. = Tissue Factor Pathway Inhibitor = dt. Gewebefaktor-Pfad-Inhibitor
Für die Prophylaxe kann je nach Präparat die wöchentliche subkutane Gabe ausreichen. Die Präparate werden auch nicht mehr in die Vene gespritzt, sondern unter die Haut.
Im Notfall Faktorpräparat
Für den Fall einer akuten Blutung sollte immer ein Faktorpräparat mit gültigem Haltbarkeitsdatum vorgehalten werden. In Einzelfällen kann es bei der Antikörper-Therapie zu einer allergischen Reaktion kommen, aufgrund derer die Hämophilie-Behandlung angepasst werden muss. Medizinisches Personal sollte zudem über die Antikörper-Therapie Bescheid wissen, da sie die Ergebnisse von Gerinnungstests beeinflussen kann.
Faktorersatztherapie
Die Faktorersatztherapie, also die intravenöse Substitution des fehlenden Gerinnungsfaktors, ist immer noch die Standard-Therapie. Es gibt eine Vielzahl an Faktorpräparaten, die sich in der Wirkdauer und in den Behandlungsintervallen unterscheiden. Entscheidend für die Wahl ist, ob ein Faktor-9- oder Faktor-8-Mangel vorliegt. Durch die Therapie wird eine Erhöhung der Blutgerinnungsfähigkeit erreicht und der entsprechende Mangel ausgeglichen.
Die Verabreichung erfolgt zumeist intravenös (das heißt in die Vene): je nach Faktorpräparat ein- bis dreimal pro Woche. Vorbereitung, Injektion und Dokumentation dauern in der Regel nur wenige Minuten. Zur Therapie gehören auch regelmäßige Kontrolltermine im Behandlungszentrum alle drei bis sechs Monate.
Bei einer langfristigen Anwendung reagiert das Immunsystem mitunter mit der Bildung von Hemmkörpern. Dann kann es notwendig werden, die Behandlung in Absprache mit der Ärztin oder dem Arzt zu ändern und einen Therapiewechsel vorzunehmen.
Hohe Belastung am besten bei hohem Faktorspiegel
Abhängig vom jeweiligen Faktorpräparat hält die Wirkung mehrere Tage bis zu einer Woche an. Kurz nach der Injektion ist der Faktorspiegel im Blut am höchsten und nimmt dann bis zur nächsten Injektion wieder ab. Weil ein hoher Faktorspiegel besser schützt, sollten körperliche Belastungen wie zum Beispiel sportliche Aktivitäten auf Tage gelegt werden, an denen das Präparat verabreicht wird.
Gentherapie bei Hämophilie
Die Gentherapie zur Hämophilie-Behandlung ist aktuell nur für Erwachsene zugelassen, die keine Hemmkörper gebildet haben. Sie setzt an der Ursache der Hämophilie an und zielt darauf ab, die Blutgerinnung dauerhaft zu regulieren. Dabei wird die regelmäßige prophylaktische Behandlung durch eine einmalige Gabe eines gentechnischen Präparates ersetzt.
Aktuell zugelassene Präparate nutzen spezielle virale Vektoren (adenoassoziierte Viren, kurz AAV), um Gene in Zellen zu transportieren. Diese virale Vektoren bringen als „Transportmittel“ das gewünschte Gen sicher in die Zelle. In der Zelle angekommen, ermöglicht das Gen dann die Produktion eines Gerinnungsfaktors, der für die Behandlung benötigt wird. Es gibt mehrere zugelassene Gentherapien, die entweder für Personen mit Hämophilie A oder solche mit Hämophilie B geeignet sind.
Fazit zur Hämophilie-Behandlung
Die Bandbreite an Therapieoptionen für Menschen mit Hämophilie wächst. Das ist eine gute Nachricht, denn so kann die Behandlung der Bluterkrankheit perfekt an individuelle Bedürfnisse angepasst werden, um dem eigentlichen Therapieziel näher zu kommen: null Blutungen – von Anfang an.
Quellen:
1) Holstein K. Therapie der Hämophilie A und B mit Biologika – heute und in Zukunft.
2) Leebeek FWG, et al. Gene therapy for hemophilia: a review on clinical benefit, limitations, and remaining issues. Blood 2021;138(11):923–31.
3) Mannucci PM. Hemophilia therapy: the future has begun. Haematologica 2020;105(3):545–53.
4) Oldenburg J. Optimal treatment strategies for hemophilia: achievements and limitations of current prophylactic regimens. Blood 2015;125(13):2038–44.
5) Srivastava A, et al. WFH Guidelines for the Management of Hemophilia, 3rd edition [published correction appears in Haemophilia. 2021 Jul;27(4):699.]. Haemophilia. 2020;26 Suppl 6:1-158.